Comprendre l'hémangiome infantile
L’hémangiome infantile apparait quelques jours ou quelques semaines après la naissance, sous forme d’une tâche rouge en relief sur ou sous la peau. Aujourd’hui, on ne connait pas encore bien les causes des hémangiomes infantiles, mais on sait que certains enfants sont plus à risque d’en développer. Même si, dans la grande majorité des cas, les hémangiomes infantiles sont sans risque, il est important de les surveiller et de les montrer à un professionnel de santé dès leur apparition. Le médecin généraliste ou le pédiatre pourra orienter les parents vers un spécialiste en cas de risque de complications pour les petits patients.

L’hémangiome infantile, c’est quoi ?
L’hémangiome infantile correspond à un développement anormal des vaisseaux sanguins au niveau de la peau, principalement. Cette prolifération des vaisseaux peut se faire plus ou moins profondément sous la peau. NB : il existe des hémangiomes infantiles au niveau interne chez certains enfants (ex : Hémangiome infantile hépatique).

L’hémangiome infantile est la lésion vasculaire infantile que l’on rencontre le plus souvent chez les nourrissons . Elle touche environ 4,5% des enfants de moins d’1 an1,2,4 . Elle est encore plus répandue chez les bébés nés prématurés3.
L’hémangiome infantile, comment le reconnaitre ?
L’hémangiome infantile forme une tâche souvent en relief, de couleur bleutée à majoritairement rouge. Il apparaît, quelques jours, voire quelques semaines, après la naissance, au niveau de la peau de bébé.
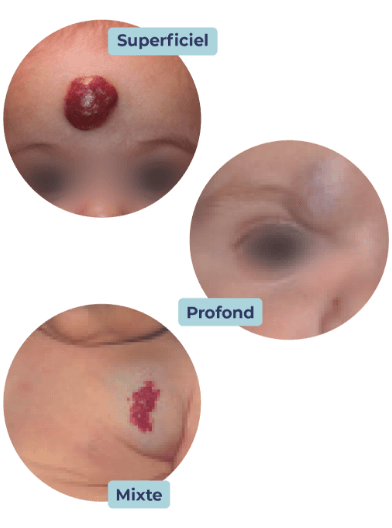
Il existe 3 types d’hémangiomes infantiles : superficiel, profond et mixte.
- Les hémangiomes superficiels : ils sont sur la peau, de couleur rouge vif, d’aspect lisse ou granuleux et bien limité.
- Les hémangiomes profonds : ils sont sous la peau, et se présente généralement comme une « boule » de couleur bleutée. On le détecte en général plus tard que l’hémangiome superficiel et il peut être confondu avec un hématome.
- Les hémangiomes mixtes : ils associent les caractéristiques des deux types d’hémangiomes précédents.
L’enfant peut présenter un ou plusieurs hémangiomes infantiles en même temps. Leur taille peut varier de quelques millimètres à plusieurs centimètres.
L’hémangiome infantile, pourquoi certains bébés ont plus de risques d’en développer un ?
Parmi les facteurs de risque connus de développer un hémangiome infantile, les plus fréquents sont :
- la grande prématurité
- la grossesse multiple
- la grossesse avec complications telles que des anomalies du placenta ou une hypertension artérielle
- les antécédents familiaux d’hémangiome infantile
L’hémangiome infantile, quelle est la différence avec l’angiome ?
L'angiome et l'hémangiome infantile correspondent tous les deux à des anomalies localisées des vaisseaux au niveau de la peau.
L’hémangiome infantile se distingue de l’angiome plan par sa nature, sa présentation et son évolution et notamment par le fait que l’hémangiome ne soit pas présent à la naissance et régresse naturellement dans la majorité des cas, contrairement à l’angiome plan qui grandit avec l’enfant.
À retenir :
Les hémangiomes infantiles sont les lésions vasculaires infantiles les plus fréquentes chez le nourrisson(~5% des enfants de moins d’1 an)
Il ne faut pas les confondre avec les angiomes plans
9 fois sur 10, ils sont sans risque et disparaissent spontanément avant 6 ans
Dans tous les cas, la surveillance et l’avis d’un médecin sont importants
En cas d’hémangiome à risque, l’adressage précoce chez un spécialiste est primordial
Dès l'apparition de l'hémangiome infantile, il est essentiel de consulter un pédiatre ou un médecin
Pour 1 hémangiome sur 10 un avis spécialisé est nécessaire
Une surveillance accrue lors de la phase de prolifération est indispensable
Toujours signaler à votre médecin toute évolution de taille ou d'aspect de l'hémangiome infantile
Plus l’hémangiome infantile le nécessitant est pris en charge tôt, plus la disparition sera rapide et avec un minimum de séquelles
A consulter aussi :

Questions de parents : FAQ
Les hémangiomes infantiles peuvent toucher tout le corps dont la tête (40%) et le cou (20%) ainsi que les muqueuses (lèvres, organes génitaux externes, larynx). De rares localisations viscérales peuvent être associées à certains hémangiomes superficiels, diffus (atteinte aérienne ou hépatique)6.
Il n’a pas été reconnu de lien entre l’alimentation et/ou une prise médicamenteuse durant la grossesse et la survenue d’un ou de plusieurs hémangiomes infantiles.
Il n’existe pas de recommandation lors de la grossesse pour éviter l’apparition d’un ou de plusieurs hémangiomes infantiles chez l’enfant à naître.
Les petits hémangiomes infantiles sont en règles générales indolores. Toutefois, lorsque les hémangiomes infantiles sont situés sur les lèvres ou dans les plis de la peau ou lorsqu’ils sont recouverts par une couche, il peut arriver qu’ils s’infectent ou qu’ils saignent et que cela soit douloureux pour le bébé. En cas de doute, il ne faut pas hésiter à en parler à un professionnel de santé qui pourra donner des conseils aux parents pour soulager l’enfant
En cas de suspicion d'hémangiome infantile, parlez-en rapidement à votre médecin ou à votre pédiatre. Un avis auprès d'un expert hospitalier, tel qu’un dermatologue ou un dermato-pédiatre pourra être envisagé. Plus tôt l’enfant sera adressé à un spécialiste et plus tôt celui-ci pourra envisager soit une prise en charge spécifique, soit la mise en place d’une surveillance très régulière pour éviter les complications.
- Léauté-Labreze C. et al – Infantile Haemangioma. Lancet 2017 Jul 1;390(10089):85-94
- Munden A. et al – Prospective study of infantile haemangiomas: incidence, clinical characteristics and association with placental anomalies. Br J Dermatol. 2014 Apr;170(4):907-13.
- Goelz R., Poets CF. Incidence and treatment of infantile hemangioma in preterm infants. Arch Dis Child Fetal Neonatal Ed. 2015 Jan;100(1):F85-91.
- Holland KE. & Drolet BA. Approach to the Patient with an Infantile Hemangioma. Dermatol Clin. 2013 Apr;31(2):289-301.
- Léauté-Labrèze C., Sans-Martin V. Infantile hemangioma. Presse Medicale 2010 39(4):499-510
Hemangioma - Symptoms and causes - Mayo Clinic (https://www.mayoclinic.org/diseases-conditions/hemangioma/symptoms-causes/syc-20352334) consulté le 1er juin 2022.
Hemangioma: MedlinePlus Medical Encyclopedia (https://medlineplus.gov/ency/article/001459.htm) consulté le 1er juin 2022.
DERMATO-INFO, Les hémangiomes (https://2019.dermato-info.fr/article/Les_hemangiomes) consulté le 1er juin 2022.