Conseils aux parents d’enfants avec un hémangiome infantile
Au quotidien, il n’est pas toujours évident, lorsque notre petit a un hémangiome infantile, de savoir si nous avons les bons gestes. Un expert de la prise en charge des hémangiomes infantiles répond ici aux questions fréquentes des parents.
En cas de doute, il est important aussi d’interroger votre professionnel de santé.
Sommaire
- Faut-il hydrater la peau du bébé au niveau de l’hémangiome ?
- Quelles précautions prendre lors du change d’un bébé avec un hémangiome infantile au niveau du siège ?
- Que faire si l’hémangiome infantile se recouvre d’une croûte ?
- Que faire si l’hémangiome infantile saigne ?
- Quelles précautions prendre si l’hémangiome infantile est ulcéré ?
- Que faire dans le cas où l’hémangiome infantile ulcéré de votre enfant est situé au niveau du siège ?
- Que faire dans le cas où l’hémangiome infantile ulcéré de votre enfant est situé sur une partie du corps différente du siège ?
- Comment nettoyer les yeux de mon enfant si l’hémangiome infantile est positionné au niveau des yeux ?
- Comment alimenter un bébé présentant un hémangiome infantile au bord de la bouche ?
- Comment choisir les vêtements de bébé s’il a un hémangiome infantile ?
- Que faire si l’hémangiome infantile de mon enfant grossit ou change d’aspect ?
- Comment gérer le regard des autres, face à l’entourage ou lors de l’entrée en collectivité, lorsque mon enfant a un hémangiome infantile?
Faut-il hydrater la peau du bébé au niveau de l’hémangiome ?
Si la surface de l’hémangiome infantile s’accompagne d’une sécheresse cutanée, il est tout à fait possible d’appliquer un émollient.
Appliquer régulièrement un émollient sur cette partie évitera que la peau se cisaille et qu’une croute apparaisse au niveau de l’hémangiome.
A noter par ailleurs, que les enfants à la peau atopique peuvent présenter des lésions inflammatoires d’eczéma sur l’hémangiome infantile.
Il est alors nécessaire de consulter votre médecin généraliste, votre pédiatre ou votre dermatologue afin qu’il prescrive un traitement adapté à l’âge de votre enfant, qu’il sera alors possible d’appliquer sur l’hémangiome infantile pour soulager les démangeaisons.
Quelles précautions prendre lors du change d’un bébé avec un hémangiome infantile au niveau du siège ?
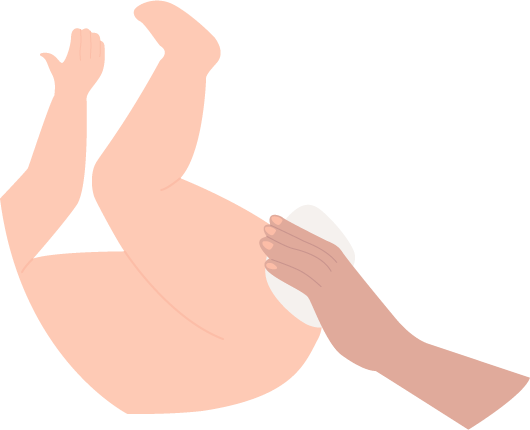
Si votre enfant a un hémangiome infantile au niveau du siège, il est nécessaire de porter une attention particulière à l’hygiène de cette partie afin d’éviter toute irritation et d’écarter les risques de surinfections.
Nettoyage minutieux du siège : nettoyer la peau à chaque émission de selles ou d'urines avec de l'eau savonneuse. Rincer et sécher en tamponnant.
Choix d'une couche : bien absorbante et adaptée à la taille pour éviter les fuites. Les couches lavables étant moins absorbantes, elles nécessitent d'être changées très régulièrement.

Sécurité : Il est primordial que la sécurité de l'enfant soit assurée pendant le change en ne le laissant jamais seul, ne serait-ce qu'un instant. Conserver toujours une main sur lui pour éviter toute chute.

Hygiène : Il est important de se laver systématiquement les mains avant et après avoir changé votre enfant. Ce conseil est d'autant plus valable pendant les périodes de gastroentérites.

Une règle incontournable à respecter : nettoyer toujours de l’avant vers l’arrière pour éviter la contamination par les germes fécaux.
Ci-contre, les bons gestes pour nettoyer les fesses de bébé.

Que faire si l’hémangiome infantile se recouvre d’une croûte ?
Une croûte peut survenir spontanément à la surface de l’hémangiome infantile. Celle-ci protège alors une plaie en dessous.
Il est impératif de laisser cette croûte en place car elle représente une interface de protection sur la plaie et permet de limiter les douleurs.
Il est donc nécessaire d’éviter de mouiller la croûte au maximum (notamment pendant le bain). Il ne faut pas appliquer de corps gras (comme une crème) qui ramollirait la croûte et favoriserait son retrait.
Si une croûte vient à se former sur l’hémangiome infantile, il est nécessaire de prendre contact avec un médecin.
Que faire si l’hémangiome infantile saigne ?
Un saignement peut survenir lorsque la peau recouvrant l’hémangiome infantile se fissure ou en cas de geste traumatique à la surface de l’hémangiome.
Dans ce cas, la priorité est de prendre contact avec un médecin.
Dans la plupart des cas, ces saignements ne sont pas graves et s'arrêteront avec l'application d'une pression ferme sur la zone pendant 5 à 15 minutes.
Cependant, lorsque le saignement ne peut être contrôlé avec la pression de la main, l'enfant doit être vu par un médecin immédiatement.

Quelles précautions prendre si l’hémangiome infantile est ulcéré ?
L’hémangiome infantile peut s’ulcérer. Cela se manifeste par un changement de l’apparence de l’hémangiome infantile avec l’apparition d’une plaie ouverte. Ceci est très douloureux. L’enfant pleure et réagit lorsque l’on touche l’hémangiome infantile.
Dans ce cas, consultez rapidement votre médecin généraliste, pédiatre ou dermatologue. Ce dernier mettra en place une prise en charge afin de soulager rapidement votre enfant et de soigner l’hémangiome ulcéré.
Une fois la prise en charge mise en place, il sera nécessaire de suivre les conseils d’hygiène ci-dessous.
Que faire dans le cas où l’hémangiome infantile ulcéré de votre enfant est situé au niveau du siège ?
Si l’hémangiome de votre enfant est situé au niveau du siège et est ulcéré. Vous pourrez suivre ces conseils en respectant toujours les recommandations de votre pédiatre, médecin généraliste ou dermatologue :
Désinfectez la plaie avec un spray antiseptique.
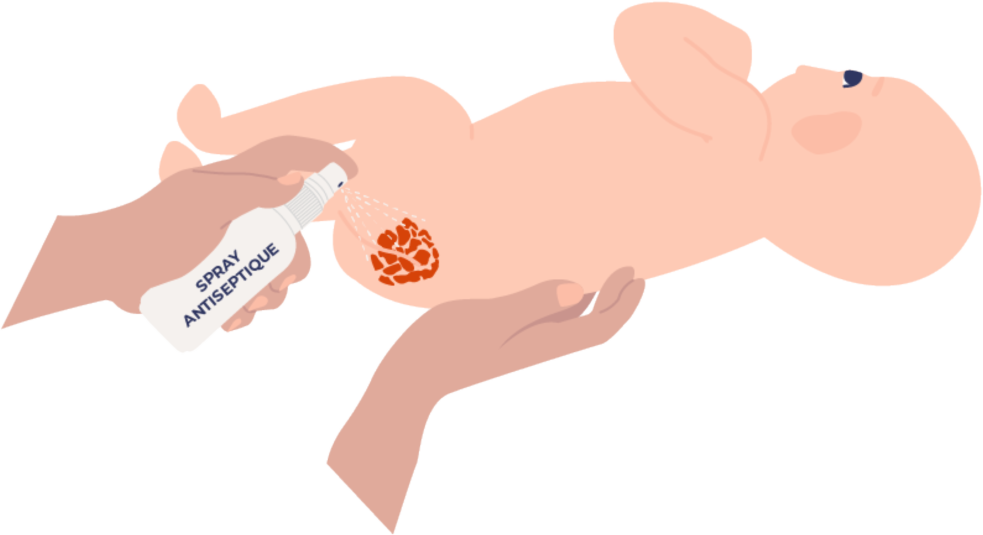
Appliquez sur la plaie un agent protecteur cutané comme de la vaseline (il est important d'appliquer une quantité importante afin de bien protéger l'hémangiome)
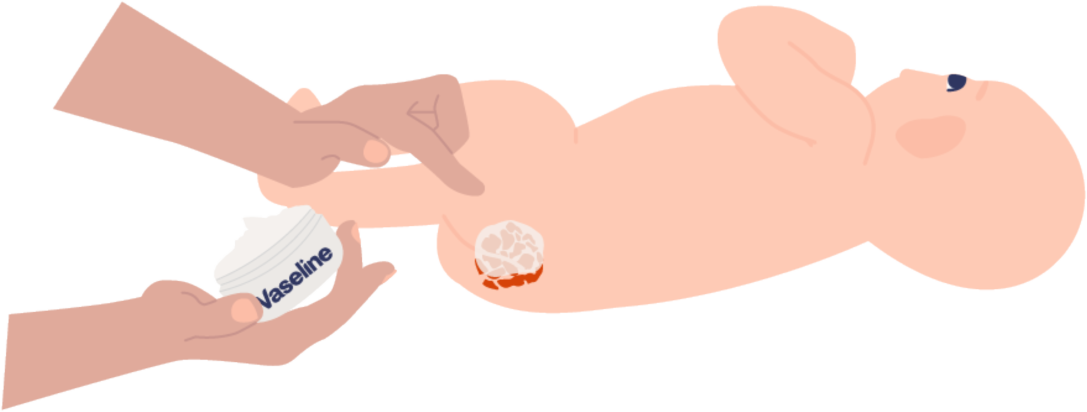
Recouvrez cette partie avec une pâte à l'eau. La pâte à l'eau joue le rôle de pansement protecteur qui évite que la couche colle à l'hémangiome.
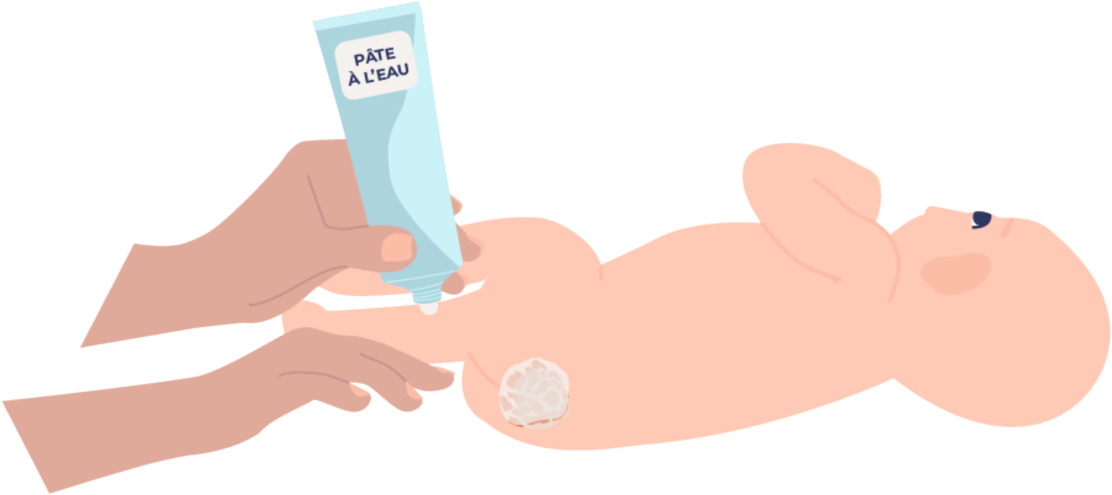
Retirez le surplus de pâte à l'eau souillée par les selles et les urines sans retirer la vaseline au contact de l'hémangiome.

Puis, réappliquer la pâte à l'eau sur la vaseline.
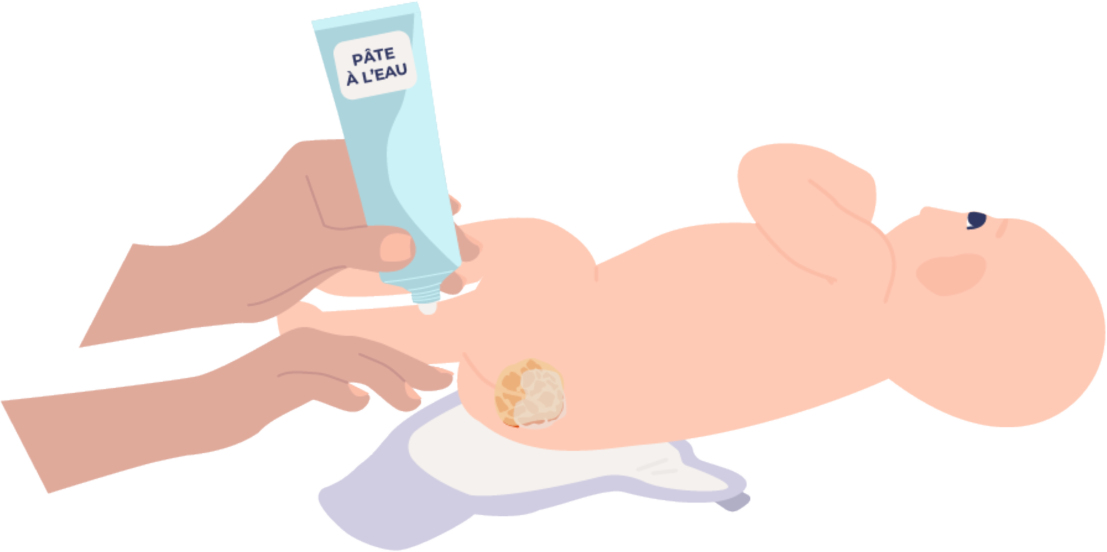
Renouvelez ce geste à chaque change.
Ceci permet de limiter les frottements de la couche au niveau de l’hémangiome et évite les douleurs.
Le soin complet (changement de la vaseline et de la pâte à l’eau) est à faire une seule fois par jour, après le bain.
Pour réduire la douleur, il est possible de donner un antalgique à votre enfant en suivant les recommandations du médecin.
Afin d’assurer la guérison de votre enfant, il est primordial de respecter le protocole de soin mis en place par le pédiatre, médecin généraliste ou dermatologue.
Consultez régulièrement votre médecin pour qu'il puisse évaluer l'évolution de la plaie.
Que faire dans le cas où l’hémangiome infantile ulcéré de votre enfant est situé sur une partie du corps différente du siège ?
Appliquer la vaseline sur l'hémangiome.

Recouvrez d'un pansement qui ne colle pas à l'hémangiome.

Retirer le pansement, 1 seule fois par jour. Pour éviter que le pansement colle à l'hémangiome, le retirer dans l'eau du bain. Dans le cas où le bain n'est pas possible, utilisez du sérum physiologique afin de le retirer délicatement.

Si l’hémangiome de votre enfant est ulcéré et situé sur une autre partie du corps que le siège. Vous pourrez suivre ces conseils en respectant toujours les recommandations de votre pédiatre, médecin généraliste ou dermatologue.
Comment nettoyer les yeux de mon enfant si l’hémangiome infantile est positionné au niveau des yeux ?
Votre enfant peut parfois présenter des sécrétions blanchâtres accumulées dans le coin interne des yeux (près du nez).
Dans ce cas, versez dans l’œil quelques gouttes de sérum physiologique, puis essuyez les dépôts avec une compresse, en allant de l’extérieur vers l’intérieur de l’œil.
Si votre enfant présente un hémangiome infantile au niveau de l’œil, de la paupière, le geste de nettoyage devra être très délicat de sorte à ne pas traumatiser cette partie.
Pensez surtout à bien couper les ongles de votre bébé, pour éviter qu’il ne se griffe lorsqu’il frotte ses yeux. Ceci est valable également pour les hémangiomes au niveau du visage comme autour de la bouche.
Comment alimenter un bébé présentant un hémangiome infantile au bord de la bouche ?
Lorsque l’hémangiome infantile est positionné sur la lèvre inférieure, le risque d’ulcération est plus important.
Il est donc nécessaire de prendre des précautions supplémentaires lors de la prise du biberon.
Si l’hémangiome est positionné sur un des 2 côtés de la lèvre, et s’il n’est pas ulcéré, placez la tétine de l’autre côté.
Dans le cas où l’hémangiome au niveau de la bouche est ulcéré, appliquez de la vaseline sur la lésion afin de la protéger avant de donner à manger à votre bébé.

Comment choisir les vêtements de bébé s’il a un hémangiome infantile ?
En cas d’hémangiome infantile, le choix des vêtements sera fait avec pour objectif de limiter les frottements et les compressions.
Ainsi, il est nécessaire de privilégier les vêtements en coton doux et de préférence assez larges.
Il est également important de ne pas trop couvrir votre enfant et de ne pas forcer lorsque vous habillez votre bébé pour éviter les compressions.
Lorsque l’hémangiome est positionné sur un membre, notamment au niveau du bras ou de l’épaule, choisir plutôt des bodies à bretelles ou sans manche.

Que faire si l’hémangiome infantile de mon enfant grossit ou change d’aspect ?
Une surveillance accrue lors de la phase de prolifération de l’hémangiome infantile est importante. La croissance la plus rapide de l'hémangiome se produit avant l'âge de 8 semaines1.
N’hésitez pas à signaler à votre médecin toute évolution de la taille ou de l’aspect de l’hémangiome infantile.
Plus il sera pris en charge tôt, plus sa disparition sera rapide et avec un minimum de séquelles.
Il peut être utile de prendre régulièrement des photos de l’hémangiome de votre enfant afin que votre médecin puisse facilement suivre l’évolution.

Comment gérer le regard des autres, face à l’entourage ou lors de l’entrée en collectivité, lorsque mon enfant a un hémangiome infantile?
A l’école, à la crèche ou à la garderie :
Pour les plus petits enfant (moins d’un an) avec un hémangiome infantile qui rentrent à la crèche ou à la garderie, il peut être conseillé d’en parler au personnel qui s’occupe des enfants et aux autres parents pour leur expliquer que l'hémangiome infantile n'est pas contagieux et qu'il ne peut pas contaminer d'autres enfants.
Dès lors que les enfants sont plus grands et qu’ils prennent conscience des différences et du regard des autres, l’entrée en collectivité, l'école peut représenter une source de stress ou de malaise chez les enfants qui ont des hémangiomes infantiles.
Les autres enfants, les parents ou encore les enseignants peuvent aussi avoir des réactions maladroites voir blessantes face à un enfant avec un hémangiome infantile.
Afin d’éviter un mal-être chez les petits enfants avec un hémangiome infantile, il convient tout d’abord :
- de leur parler (en adoptant un ton rassurant et des mots simples) de leur hémangiome infantile mais aussi de diversité et de tolérance pour les préparer aux réactions des autres et leur permettre d’expliquer aux autres ce qu’ils ont.
- de leur expliquer qu’ils n’ont rien à se reprocher au sujet de leur hémangiome infantile.
- d’en parler avec le personnel de l’école pour leur demander d’être bienveillant et vigilant en cas de moqueries des autres enfants.
Dans certains cas, si l’enfant montre des signes de stress ou de tristesse, il peut également convenir de lui proposer un soutien émotionnel par un professionnel.
Dans la sphère privée (entourage, famille) :
De par leur survenue précoce et leur évolution rapide, les hémangiomes infantiles peuvent parfois entrainer un impact psychologique à prendre en compte aussi chez les parents ou les frères et sœurs.
Le regard des autres peut être difficile à supporter et ce quel que soit le type d’hémangiome infantile. Cette situation peut aussi engendrer dans certains cas de l’anxiété avec un retentissement sur la vie de famille.
Dans ce cas, il est important d’en parler à un médecin mais aussi de se préparer à présenter son tout petit avec son hémangiome infantile, par exemple en racontant une petite anecdote à son sujet comme « c’est un petit rigolo, il a un hémangiome sur le bout du nez, on dirait un petit clown ».
Il est aussi nécessaire d’expliquer ce qui se passe aux frères et sœurs pour les rassurer et les aider à bien appréhender la situation.
Les supports pour expliquer l'hémangiome
-

Pour expliquer l’hémangiome aux petits et à leur entourage :
Sidonie la Souris a un hémangiome infantile
(Collection « Aux Petits Soins »)Source : YouTube - Temps : 1 min 59
-

Pour mieux connaitre l’hémangiome infantile :
Qu’est-ce qu’un hémangiome infantile ?
(Collection « Aux Petits Soins »)Format : PDF - Poids : 900 Ko
-

Pour expliquer de manière intéractive l’hémangiome aux adultes :
Mon bébé a un
hémangiome infantileSource : YouTube - Temps : 2 min 34
A consulter aussi :